- Porodična tradicija
- Zdravlje iz Bosne
- Drevni napitak br.7
- Bolesti bubrega
- Prirodno liječenje jetre Hepoxal 6
- Holestrin
- Cardio Mehlem
- Kožne bolesti
- Zdravlje žene
- Probavni sistem
- Artritis
- Stres-bolest današnjice
- Respiratorni sistem
- Neurološka oboljenja
- Anemije
- Imunal plus
- Autoimuna oboljenja-liječenje
- Dijabetes
- Sistemski eritemski lupus
- Poremećaji funkcije štitne žlijezde i njihovo liječenje
- Porodična tradicija
- Drevni napitak br.2
- Bolesti prostate
- HALADIN 9x
- Maligna oboljenja i njihovo liječenje
- halil
- New Page
- New Page
Feminal 12- healer dr. Halil beg Alić
Izgleda, da su ženski problemi u porastu. Između 40% i 60% žena u zapadnom svijetu pati od predmenstrualnog sindroma. Osim toga, ogroman broj žena pati od niza problema, koji su povezani sa ranom menopauzom i predmenopauzom. Prema istraživanjima, mnoge žene u svojim 30-im godinama (ponekad čak i mlađe) povremeno ne ovuliraju tokom menstrualnog ciklusa. Bez ovulacije, ne stvara se corpus luteum (žuto tijelo), koje luči hormon progesteron.
Zbog nedostatka ovog hormona u ženskom organizmu narušava se prirodna ravnoteža estrogena i progesterona. Dominacija estrogena nad progesteronom povlači za sobom cijeli niz problema.
Simptomi nedostatka progesterona su:
Ako imate 3 ili više od ovih simptoma, postoji velika mogućnost da je balans estrogena i progesterona u Vašem organizmu poremećen.
Progesteron i stres
Progesteron je usko povezan sa stresom. Stres i loša prehrana mogu poremetiti ovulaciju. Kada ovulacija izostaje, u organizmu nastaje manjak progesterona. Zbog nedostatka progesterona smanjuje se stvaranje antistresnih hormona. Nedostatak antistresnih hormona još više pogoršava stres, koji ponovno uzrokuje izostanak ovulacije. Na takav način se stvara začarani krug.
Lažni estrogen u našoj prehrani
Disbalansu estrogena i progesterona u organizmu doprinosi i svijet, u kojem živimo. Okruženi smo sa mnoštvom petrokemijskih derivata. Oni se nalaze u zraku, hrani i vodi, uključujući pesticide i herbicide, proizvode od plastike i poliklorirane bifenile.
Ove supstance sadrže lažni estrogen koji se lako apsorbira i taloži se u masnim tkivima ljudi i životinja. Teško ga je izbaciti iz organizma.Ova kemikalija, iako je strana našem tijelu, oponaša estrogen i upleće se u prirodnu biokemijsku aktivnost organizma.
Nedavna otkrića svjedoče o tome, da se proizvodnja spermatozoida kod muškaraca u zadnjih 70 godina smanjila za 50%. Ovu činjenicu povezuju sa pseudo-hormonima, koji također mogu uzrokovati rak prostate i dojke, genitalne deformitete i neurološke poremećaje.
Dijagnostika
Pravilna dijagnoza je ključna za rješavanje bilo kojeg zdravstvenog problema. Ako imate simptome hormonskog poremećaja, obratite se svome liječniku. Nemojte se sami dijagnosticirati. Hormoni su komplicirana stvar, osim toga, mnoge bolesti imaju slične simptome. Prije nego što započnete liječenje konvencionalnim ili alternativnim metodama, morate točno znati, što se događa u Vašem organizmu.
Najčešće će doktor saslušati o Vašim simptomima i predložiti, da napravite krvne pretrage da bi ustanovili razinu hormona u organizmu. Ako naiđete na nerazumijevanje liječnika (što se često događa), budite uporni i nastojite da vam da uputnicu za pretragu hormona.
Konvencionalno liječenje
Konvencionalno liječenje hormonskih poremećaja uključuje hormonsko nadomjesno liječenje sintetiziranim hormonima, koje ima veliki rizik za zdravlje. Objavljena je studija prema kojoj je otkriveno da redovita upotreba sintetskih hormona uzrokuje kardiovaskularne bolesti, rak i morbiditet kod žena.
Zbog toga u zadnje vrijeme sve više žena traži holističko rješenje tegoba, povezanih sa predmenopauzom i menopauzom.
Alternativno liječenje
Alternativno liječenje hormonskih poremećaja najprije uključuje kompletno poboljšanje kvalitete života. Pravilna prehrana, tjelovježba, izbjegavanje stresa i pravodoban odmor čine čuda, kada je riječ o hormonima. Kao što smo spomenuli prije, dva osnovna razloga hormonskih poremećaja su stres i prehrana, zbog toga preporučujemo da glavnu pažnju usmjerite na to.
Osim toga, dostupne su prirodne kreme, koje sadrže naturalni progesteron, koje bezopasno i učinkovito uklanjaju simptome manjka progesterona u organizmu.
Uobičajeni sastojci takvih krema su soja i divlji yam, koji sadrže diosgenin. Ni jedna biljka ne proizvodi hormone, slične ljudskim, ali diosgenin se može preraditi u progesteron, koji je po svom sastavu identičan ljudskom progesteronu.
Drugi načini alternativnog liječenja hormonskih poremećaja uključuju homeopatiju,fitoterapiju.
Zbog nedostatka ovog hormona u ženskom organizmu narušava se prirodna ravnoteža estrogena i progesterona. Dominacija estrogena nad progesteronom povlači za sobom cijeli niz problema.
Simptomi nedostatka progesterona su:
- kronični umor
- ispadanje kose
- valovi vrućine, nesanica
- neredovita menstruacija, neplodnost, urogenitalne infekcije
- dobivanje na težini, žudnja za slatkišima, usporeni rad metabolizma
- glavobolja i migrena
- promjene raspoloženja, iritabilnosti, depresija, napadaji panike
- vrtoglavica, loša koncentracija, zaboravljivost
- smanjen libido
- inkontinencija (povremeno „bježanje“ mokraće)
- palpitacije (preskakanje srca)
- rak maternice, policistični jajnici, miomi, osteoporoza, gubitak koštane mase
Ako imate 3 ili više od ovih simptoma, postoji velika mogućnost da je balans estrogena i progesterona u Vašem organizmu poremećen.
Progesteron i stres
Progesteron je usko povezan sa stresom. Stres i loša prehrana mogu poremetiti ovulaciju. Kada ovulacija izostaje, u organizmu nastaje manjak progesterona. Zbog nedostatka progesterona smanjuje se stvaranje antistresnih hormona. Nedostatak antistresnih hormona još više pogoršava stres, koji ponovno uzrokuje izostanak ovulacije. Na takav način se stvara začarani krug.
Lažni estrogen u našoj prehrani
Disbalansu estrogena i progesterona u organizmu doprinosi i svijet, u kojem živimo. Okruženi smo sa mnoštvom petrokemijskih derivata. Oni se nalaze u zraku, hrani i vodi, uključujući pesticide i herbicide, proizvode od plastike i poliklorirane bifenile.
Ove supstance sadrže lažni estrogen koji se lako apsorbira i taloži se u masnim tkivima ljudi i životinja. Teško ga je izbaciti iz organizma.Ova kemikalija, iako je strana našem tijelu, oponaša estrogen i upleće se u prirodnu biokemijsku aktivnost organizma.
Nedavna otkrića svjedoče o tome, da se proizvodnja spermatozoida kod muškaraca u zadnjih 70 godina smanjila za 50%. Ovu činjenicu povezuju sa pseudo-hormonima, koji također mogu uzrokovati rak prostate i dojke, genitalne deformitete i neurološke poremećaje.
Dijagnostika
Pravilna dijagnoza je ključna za rješavanje bilo kojeg zdravstvenog problema. Ako imate simptome hormonskog poremećaja, obratite se svome liječniku. Nemojte se sami dijagnosticirati. Hormoni su komplicirana stvar, osim toga, mnoge bolesti imaju slične simptome. Prije nego što započnete liječenje konvencionalnim ili alternativnim metodama, morate točno znati, što se događa u Vašem organizmu.
Najčešće će doktor saslušati o Vašim simptomima i predložiti, da napravite krvne pretrage da bi ustanovili razinu hormona u organizmu. Ako naiđete na nerazumijevanje liječnika (što se često događa), budite uporni i nastojite da vam da uputnicu za pretragu hormona.
Konvencionalno liječenje
Konvencionalno liječenje hormonskih poremećaja uključuje hormonsko nadomjesno liječenje sintetiziranim hormonima, koje ima veliki rizik za zdravlje. Objavljena je studija prema kojoj je otkriveno da redovita upotreba sintetskih hormona uzrokuje kardiovaskularne bolesti, rak i morbiditet kod žena.
Zbog toga u zadnje vrijeme sve više žena traži holističko rješenje tegoba, povezanih sa predmenopauzom i menopauzom.
Alternativno liječenje
Alternativno liječenje hormonskih poremećaja najprije uključuje kompletno poboljšanje kvalitete života. Pravilna prehrana, tjelovježba, izbjegavanje stresa i pravodoban odmor čine čuda, kada je riječ o hormonima. Kao što smo spomenuli prije, dva osnovna razloga hormonskih poremećaja su stres i prehrana, zbog toga preporučujemo da glavnu pažnju usmjerite na to.
Osim toga, dostupne su prirodne kreme, koje sadrže naturalni progesteron, koje bezopasno i učinkovito uklanjaju simptome manjka progesterona u organizmu.
Uobičajeni sastojci takvih krema su soja i divlji yam, koji sadrže diosgenin. Ni jedna biljka ne proizvodi hormone, slične ljudskim, ali diosgenin se može preraditi u progesteron, koji je po svom sastavu identičan ljudskom progesteronu.
Drugi načini alternativnog liječenja hormonskih poremećaja uključuju homeopatiju,fitoterapiju.
Uzroci,simptomi i dijagnoza upale jajnika
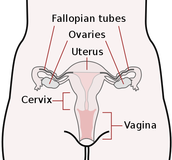
Upala jajnika (oophoritis) jest jedan od oblika upalne bolesti zdjelice (pelvic inflammatory disease - PID). Infekcija nastaje uspinjanjem mikroorganizma iz donjih dijelova ženskog spolnog sustava i jedan je od važnijih uzroka izvanmaternične trudnoće, neplodnosti i kronične boli u zdjelici. Upalu jajnika treba razlikovati od drugih oblika boli u trbuhu.
Nastanak
Infekcija se uspinje nakon što bakterije koloniziraju vrat maternice te se šire na maternicu, jajovode i jajnik. Bakterije Neisseria gonorrhoeae (uzročnik gonoreje) i Chlamydia trachomatis tipično uzrokuju upalnu bolest zdjelice. Ovi se uzročnici rijetko izoliraju iz tkiva jajnika; češće potiču infekciju drugim bakterijama. Ako se upala jajnika ne liječi, oko jajovoda i jajnika se može stvoriti ograničena gnojna nakupina koja se naziva tubo-ovarijski apsces.
Dob
Upala jajnika je najčešća kod žena u dobi mlađoj od 25 godina.
Simptomi
- bol u trbuhu
- bol u zdjelici
- iscjedak iz rodnice
- bolan vaginalni spolni odnos
- povišena tjelesna temperatura
- zimica
- mučnina
- povraćanje
Liječnik prilikom pregleda nalazi:
- tjelesnu temperaturu veću od 38 °C
- osjetljivost donjih kvadranta trbuha prilikom pipanja
- gnojni iscjedak
- bolna osjetljivost vrata maternice na pomicanje
- bolnost jajnika
- masa u području jajnika 8ako je nastao tuboovarijski apsces)
Uzroci
Glavni uzroci upalnih bolesti zdjelice su spolno prenosive bolesti koje su najčešće u mlađoj, spolno aktivnoj populaciji, uz više spolnih partnera. Spolno prenosive bolesti su, nažalost, najčešće bez simptoma ili s tako blagim simptomima da im osoba ne pridaje važnost pa se teško otkrivaju.
Čimbenike rizika možemo ovako sumirati:
- nezaštićeni seksualni odnos
- višestruki spolni partneri
- visoko rizično seksualno ponašanje
- imunosupresija (poremećaj imuniteta)
- instrumentalni pregledi genitalnog trakta (endometrijska biopsija, …)
- unutarmaternični kontracepcijski uložak (spirala)
Kod pojave ovih simptoma, osim upale jajnika treba sumnjati na neke od slijedećih bolesti:
- tumori jajnika
- upala crvuljka (slijepog crijeva)
- nebakterijska upala mokraćnog mjehura
- diverticulitis
- izvanmaternična trudnoća
- upalne bolesti probavnog sustava - gastroenteritis
- upala limfnih žila crijeva - mezenterijski limfadenitis
Dijagnoza
Dijagnoza upale jajnika postavlja se na temelju razgovora s bolesnicom, pregledom, laboratorijskih tehnika, histoloških pretraga i različitih tehnika snimanja i oslikavanja jajnika i trbušne šupljine.
Laboratorijski nalazi koji su potrebni: kompletna krvna slika, diferencijalna krvna slika, analiza urina (u svrhu isključenja upale mjehura), test na trudnoću (isključenje izvanmaternične trudnoće), mokri preparat iscjetka iz rodnice, bakterijske kulture vrata maternice na gonokok (Neisseria gonorrhoeae) i klamidiju (Chlamydia trachomatis) kako bi se isključila ili potvrdila infekcija ovim bakterijama.
Od snimanja najjeftiniji i široko pristupačan je ultrazvuk koji će isključiti prisutnost tuboovarijskog apscesa.
Ostale metode uključuju dijagnostičku laparoskopiju koja se obično radi tek kada je dijagnoza nejasna.
Serološki testovi na hepatitis B virus, hepatitis C virus, sifilis i HIV su potrebni jer se navedeni uzročnici mogu naći kos osoba uključenih u visoko rizične seksualne aktivnosti.
Histološka pretraga radi se u slučajevima kad se slučajevi procjenjuju kirurškim zahvatom.
Liječenje
Hospitalizacija nije potrebna ako je pacijentica:
1. hemodinamski stabilna (ne krvari)
2. dovoljno odgovorna da ustraje na liječenju i dolazi na kontrole
3. imunokompetentna (imunološki sustav uredno funkcionira)
4. nije trudna
5. nema tuboovarijski apsces
Liječenje u bolnici je potrebno ako je bolesnica:
1. već liječena izvanbolnički, ali liječenje nije bilo uspješno
2. trudna
3. zaražena HIV-om
4. ako se razvio tuboovarijski apsces
5. ako nije moguće liječenje tabletama koje se uzimaju na usta zbog jake mučnine i povraćanja
Liječenje lijekovima ima svrhu smanjiti pobolijevanje, spriječiti nastanak komplikacija i iskorijeniti infekciju. Za liječenje se koriste antibiotici. Antimikrobna terapija treba pokriti sve vjerojatne uzročnike bolesti. Na gonokoknu infekciju najbolje djeluju cefalosporini treće generacije kao što su ceftriakson, cefuroksim i cefiksim te lijekovi kao što su ciprofloksacin i ofloksacin. Na klamidijsku infekciju dobro djeluju azitromicin, doksiciklin, ofloksacin i eritromicin. Na mikoplazme povoljno djeluju tetraciklini. Anaerobne bakterije liječe se klindamicinom, metronidazolom, imipenemom, pojedinim cefalosporinima treće generacije, kao i amoksicilinom klavulanske kiseline.
Za ambulantne bolesnice liječenje može započeti kombinacijom ofloksacina i metronidazola te po povlačenju glavnih simptoma nastaviti liječenje doksicklinom još dva tjedna. Posebo je važno dobro liječiti klamidijsku infekciju jer zbog nedostatka simptoma i uvjerenja kako su izliječene pacijentice često ne provode terapiju do kraja. Tada je infekcija samo potisnuta te i dalje razara ženski spolni sustav što može dovesti do neplodnosti i izvanmaternične trudnoće.
Kirurško liječenje se može provesti ako drugi oblici liječenja nisu umanjili simptome nakon 48-72 h. Kirurški zahvat može uključivati laparoskopiju s drenažom apscesa, odstranjenjem jajnika ili odstranjenje maternice uz obostrano odstranjenje jajnika. Čimbenici koji odlučuju opseg zahvata su veličina apscesa, stupanj poremećaja imuniteta i očuvanje plodnosti zbog rađanja djece u budućnosti. Intervencijska radiologija se ponekad primjenjuje kod bolesnica koje zbog nekog razloga nisu kandidatkinje za kirurško liječenje.
Komplikacije
- pucanje tuboovarijskog apscesa je indikacija za kirurški zahvat jer može ugroziti život
- neplodnost se javlja u 12-15 % žena nakon jedne epizode upalne bolesti zdjelice
- izvanmaternična trudnoća je češća nakon ove bolesti. Ukoliko žena ostane trudna kratko nakon upale jajnika, treba konzultirati svog liječnika što prije.
- Dugotrajna bol u zdjelici moguća je posljedica nakon preboljele upalne bolesti zdjelice
Prognoza
Ukoliko se ne razvije tuboovarijski apsces, 90% bolesnica će dobro odgovoriti na antibiotsku terapiju.
Posebna briga
Povećana zabrinutost je potrebna ako se upala jajnika razvije u:
- trudnoći - iako je rijetka, moguća je i odmah treba konzultirati liječnika ginekologa
- djetinjstvu - djeca rijetko imaju upalu jajnika, a ako se na nju posumnja u adolescentice treba razmišljati o seksualnom zlostavljanju
- starijoj dobi - u ovoj životnoj dobi upala jajnika je često povezana s malignim promjenama kao što su karcinom jajnika ili endometrija.
Prevencija
Uz edukaciju žena, neobično je važno i rano postavljanje dijagnoze i liječenje upala donjih dijelova ženskog spolnog sustava kako se ne bi proširile. Žene koje su preboljele upalu jajnika treba educirati i posavjetovati o uporabi kondoma kako bi se spriječile buduće infekcije. Seksualni partneri se također trebaju testirati na spolno prenosive bolesti i liječiti.
Prehrana
Nisu potrebne nikakve promjene. Prije kirurškog zahvata se ne smije uzimati hrana na usta.
Nastanak
Infekcija se uspinje nakon što bakterije koloniziraju vrat maternice te se šire na maternicu, jajovode i jajnik. Bakterije Neisseria gonorrhoeae (uzročnik gonoreje) i Chlamydia trachomatis tipično uzrokuju upalnu bolest zdjelice. Ovi se uzročnici rijetko izoliraju iz tkiva jajnika; češće potiču infekciju drugim bakterijama. Ako se upala jajnika ne liječi, oko jajovoda i jajnika se može stvoriti ograničena gnojna nakupina koja se naziva tubo-ovarijski apsces.
Dob
Upala jajnika je najčešća kod žena u dobi mlađoj od 25 godina.
Simptomi
- bol u trbuhu
- bol u zdjelici
- iscjedak iz rodnice
- bolan vaginalni spolni odnos
- povišena tjelesna temperatura
- zimica
- mučnina
- povraćanje
Liječnik prilikom pregleda nalazi:
- tjelesnu temperaturu veću od 38 °C
- osjetljivost donjih kvadranta trbuha prilikom pipanja
- gnojni iscjedak
- bolna osjetljivost vrata maternice na pomicanje
- bolnost jajnika
- masa u području jajnika 8ako je nastao tuboovarijski apsces)
Uzroci
Glavni uzroci upalnih bolesti zdjelice su spolno prenosive bolesti koje su najčešće u mlađoj, spolno aktivnoj populaciji, uz više spolnih partnera. Spolno prenosive bolesti su, nažalost, najčešće bez simptoma ili s tako blagim simptomima da im osoba ne pridaje važnost pa se teško otkrivaju.
Čimbenike rizika možemo ovako sumirati:
- nezaštićeni seksualni odnos
- višestruki spolni partneri
- visoko rizično seksualno ponašanje
- imunosupresija (poremećaj imuniteta)
- instrumentalni pregledi genitalnog trakta (endometrijska biopsija, …)
- unutarmaternični kontracepcijski uložak (spirala)
Kod pojave ovih simptoma, osim upale jajnika treba sumnjati na neke od slijedećih bolesti:
- tumori jajnika
- upala crvuljka (slijepog crijeva)
- nebakterijska upala mokraćnog mjehura
- diverticulitis
- izvanmaternična trudnoća
- upalne bolesti probavnog sustava - gastroenteritis
- upala limfnih žila crijeva - mezenterijski limfadenitis
Dijagnoza
Dijagnoza upale jajnika postavlja se na temelju razgovora s bolesnicom, pregledom, laboratorijskih tehnika, histoloških pretraga i različitih tehnika snimanja i oslikavanja jajnika i trbušne šupljine.
Laboratorijski nalazi koji su potrebni: kompletna krvna slika, diferencijalna krvna slika, analiza urina (u svrhu isključenja upale mjehura), test na trudnoću (isključenje izvanmaternične trudnoće), mokri preparat iscjetka iz rodnice, bakterijske kulture vrata maternice na gonokok (Neisseria gonorrhoeae) i klamidiju (Chlamydia trachomatis) kako bi se isključila ili potvrdila infekcija ovim bakterijama.
Od snimanja najjeftiniji i široko pristupačan je ultrazvuk koji će isključiti prisutnost tuboovarijskog apscesa.
Ostale metode uključuju dijagnostičku laparoskopiju koja se obično radi tek kada je dijagnoza nejasna.
Serološki testovi na hepatitis B virus, hepatitis C virus, sifilis i HIV su potrebni jer se navedeni uzročnici mogu naći kos osoba uključenih u visoko rizične seksualne aktivnosti.
Histološka pretraga radi se u slučajevima kad se slučajevi procjenjuju kirurškim zahvatom.
Liječenje
Hospitalizacija nije potrebna ako je pacijentica:
1. hemodinamski stabilna (ne krvari)
2. dovoljno odgovorna da ustraje na liječenju i dolazi na kontrole
3. imunokompetentna (imunološki sustav uredno funkcionira)
4. nije trudna
5. nema tuboovarijski apsces
Liječenje u bolnici je potrebno ako je bolesnica:
1. već liječena izvanbolnički, ali liječenje nije bilo uspješno
2. trudna
3. zaražena HIV-om
4. ako se razvio tuboovarijski apsces
5. ako nije moguće liječenje tabletama koje se uzimaju na usta zbog jake mučnine i povraćanja
Liječenje lijekovima ima svrhu smanjiti pobolijevanje, spriječiti nastanak komplikacija i iskorijeniti infekciju. Za liječenje se koriste antibiotici. Antimikrobna terapija treba pokriti sve vjerojatne uzročnike bolesti. Na gonokoknu infekciju najbolje djeluju cefalosporini treće generacije kao što su ceftriakson, cefuroksim i cefiksim te lijekovi kao što su ciprofloksacin i ofloksacin. Na klamidijsku infekciju dobro djeluju azitromicin, doksiciklin, ofloksacin i eritromicin. Na mikoplazme povoljno djeluju tetraciklini. Anaerobne bakterije liječe se klindamicinom, metronidazolom, imipenemom, pojedinim cefalosporinima treće generacije, kao i amoksicilinom klavulanske kiseline.
Za ambulantne bolesnice liječenje može započeti kombinacijom ofloksacina i metronidazola te po povlačenju glavnih simptoma nastaviti liječenje doksicklinom još dva tjedna. Posebo je važno dobro liječiti klamidijsku infekciju jer zbog nedostatka simptoma i uvjerenja kako su izliječene pacijentice često ne provode terapiju do kraja. Tada je infekcija samo potisnuta te i dalje razara ženski spolni sustav što može dovesti do neplodnosti i izvanmaternične trudnoće.
Kirurško liječenje se može provesti ako drugi oblici liječenja nisu umanjili simptome nakon 48-72 h. Kirurški zahvat može uključivati laparoskopiju s drenažom apscesa, odstranjenjem jajnika ili odstranjenje maternice uz obostrano odstranjenje jajnika. Čimbenici koji odlučuju opseg zahvata su veličina apscesa, stupanj poremećaja imuniteta i očuvanje plodnosti zbog rađanja djece u budućnosti. Intervencijska radiologija se ponekad primjenjuje kod bolesnica koje zbog nekog razloga nisu kandidatkinje za kirurško liječenje.
Komplikacije
- pucanje tuboovarijskog apscesa je indikacija za kirurški zahvat jer može ugroziti život
- neplodnost se javlja u 12-15 % žena nakon jedne epizode upalne bolesti zdjelice
- izvanmaternična trudnoća je češća nakon ove bolesti. Ukoliko žena ostane trudna kratko nakon upale jajnika, treba konzultirati svog liječnika što prije.
- Dugotrajna bol u zdjelici moguća je posljedica nakon preboljele upalne bolesti zdjelice
Prognoza
Ukoliko se ne razvije tuboovarijski apsces, 90% bolesnica će dobro odgovoriti na antibiotsku terapiju.
Posebna briga
Povećana zabrinutost je potrebna ako se upala jajnika razvije u:
- trudnoći - iako je rijetka, moguća je i odmah treba konzultirati liječnika ginekologa
- djetinjstvu - djeca rijetko imaju upalu jajnika, a ako se na nju posumnja u adolescentice treba razmišljati o seksualnom zlostavljanju
- starijoj dobi - u ovoj životnoj dobi upala jajnika je često povezana s malignim promjenama kao što su karcinom jajnika ili endometrija.
Prevencija
Uz edukaciju žena, neobično je važno i rano postavljanje dijagnoze i liječenje upala donjih dijelova ženskog spolnog sustava kako se ne bi proširile. Žene koje su preboljele upalu jajnika treba educirati i posavjetovati o uporabi kondoma kako bi se spriječile buduće infekcije. Seksualni partneri se također trebaju testirati na spolno prenosive bolesti i liječiti.
Prehrana
Nisu potrebne nikakve promjene. Prije kirurškog zahvata se ne smije uzimati hrana na usta.
Miomi
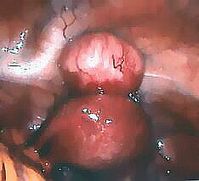
Miomi su dobroćudne izrasline nastale iz glatkog mišićnog tkiva maternice. Javljaju se kod 20 - 50% svih žena. Svaka treća žena iza 35. godine života ima miom. Rastu na različitim mjestima i dijelovima maternice. Tako se razlikuju subserozni miom (miom na mišićnoj stijenci maternice, ispod serozne površine koja prekriva maternicu), intramuralni miom (miom koji raste unutar materične stijenke), submukozni miom(miom koji raste ispod sluznice maternice). Miomi na peteljci su najčešće subserozni miomi koji su pričvršćeni za maternicu s tanjom ili debljom peteljkom. Miom koji se rađa je submukozni miom na peteljci koji izlazi kroz maternično ušće u rodnicu.
Činjenica da se miomi javljaju isključivo u reprodukcijskom razdoblju i povlače tijekom postmenopauze, odnosno njihova osjetljivost na antiestrogenu i gestagenu terapiju, govori u prilog snažne estrogene ovisnosti ovih tumora.
Simptomi
Većina žena nema nikakove simptome. Veći miomi mogu izazivati nepravilna, jaka i produljena krvarenja s pratećom anemijom, kao i osjećaj pritiska u trbuhu ili napuhnutost. Ponekad miomi pritiskaju okolne organe: mokraćni mjehur i debelo crijevo i na taj način stvaraju tegobe. Često su bolovi u križima posljedica nastanka mioma.
Dijagnoza se postavlja temeljem ginekološkog i ultrazvučnog pregleda. Ukoliko miomi ne izazivaju značajnije tegobe, dovoljne su redovite ginekološke kontrole. Tijekom trudnoće, obzirom na visoku razinu estrogena, postojeći miomi mogu brzo rasti. Otuda posljedica mioma može biti spontani pobačaj ili čak neplodnost, ovisno o sijelu mioma, kao i u kojoj mjeri miom izobličuje materničnu šupljinu. U menopauzi, uz popuštanje funkcije jajnika i smanjenje produkcije hormona, obično se miomi sasvim povlače.
Alternativa: Budući da su miomi, kao i endometrioza "estrogen ovisni" tumori, sve što mijenja razinu estrogena u krvi može utjecati na rast mioma. Postoje brojni znanstveni dokazi o porastu razine estrogena kod prehrane bogate mastima i siromašne biljnim vlaknima. Otuda savjet za prehranu u kojoj će biti isključeni rafinirani šećeri, proizvodi iz bijelog brašna i mliječni proizvodi, s puno zelenog lisnatog povrća, soje, proizvoda od soje i glavičastog povrća. Točan razlog štetnog djelovanja mliječnih proizvoda na nastanak mioma nije poznat, pretpostavlja se kako uporaba hormona rasta za goveda, antibiotika ili pesticida u prehrani krava može interferirati s metabolizmom ženskih spolnih hormona u crijevima (utjecaj na crijevnu floru i upliv u enterohepatičku recirkulaciju estrogena). U prilog ovoj pretpostavci ide i zapažanje da organski proizvedeno mlijeko ne djeluje štetno na tkivo maternice ili dojki. Višak estrogena mogu smanjiti i lipotropni čimbenici kao što su metionin, kolin i inozitol koji se mogu koristiti u vidu dodataka prehrani.
Prehrana žena koje imaju miom/miome i nastoje smanjiti njihovu veličinu, ili pokušavaju barem spriječiti njihov daljnji rast, treba bitivegetarijanska ili makrobiotička. Najbolji izvor proteina predstavljaju kod mioma povrće i cjelovite žitarice, osobito proso, heljda, zob i smeđa riža. Nastojte jesti male koUkoliko se ne želite odreći mesa, onda ga uzimajte samo u malim količinama; neka dnevna količina ne prelazi količinu koja bi stala u vaš dlan.ličine mahunarki i grašastog povrća svaki dan
Kako se metabolizam estrogena i njihovo izlučivanje odvija preko jetre, izbjegavajte uzimanje mnogobrojnih lijekova, alkohola, pržene hrane, kave i bilo kakvih prerađenih ili industrijski obrađenih namirnica, čime ćete ojačati funkciju jetre. Pijte najmanje dvije litre obične vode dnevno čime ćete olakšati rad crijevima i bubrezima. Cilj je ukloniti suvišne estrogene iz organizma, a to ćete najbolje postići ispravnom funkcijom organa koji izlučuju estrogene.
Redovita tjelovježba snizit će prekomjernu koncentraciju estrogena
Široki program prehrane i promjena životnih navika usmjerenih na snižavanje previsokog estrogena, osigurava ono što je potrebno organizmu u borbi protiv mioma ili barem u borbi protiv njihovog daljnjeg napredovanja. Osim toga, popratni učinci takvog programa u smislu regulacije tjelesne težine i dobrog općeg osjećanja su daleko bolji u odnosu na konvencionalne metode koje mogu imati i štetne učinke.
Činjenica da se miomi javljaju isključivo u reprodukcijskom razdoblju i povlače tijekom postmenopauze, odnosno njihova osjetljivost na antiestrogenu i gestagenu terapiju, govori u prilog snažne estrogene ovisnosti ovih tumora.
Simptomi
Većina žena nema nikakove simptome. Veći miomi mogu izazivati nepravilna, jaka i produljena krvarenja s pratećom anemijom, kao i osjećaj pritiska u trbuhu ili napuhnutost. Ponekad miomi pritiskaju okolne organe: mokraćni mjehur i debelo crijevo i na taj način stvaraju tegobe. Često su bolovi u križima posljedica nastanka mioma.
Dijagnoza se postavlja temeljem ginekološkog i ultrazvučnog pregleda. Ukoliko miomi ne izazivaju značajnije tegobe, dovoljne su redovite ginekološke kontrole. Tijekom trudnoće, obzirom na visoku razinu estrogena, postojeći miomi mogu brzo rasti. Otuda posljedica mioma može biti spontani pobačaj ili čak neplodnost, ovisno o sijelu mioma, kao i u kojoj mjeri miom izobličuje materničnu šupljinu. U menopauzi, uz popuštanje funkcije jajnika i smanjenje produkcije hormona, obično se miomi sasvim povlače.
Alternativa: Budući da su miomi, kao i endometrioza "estrogen ovisni" tumori, sve što mijenja razinu estrogena u krvi može utjecati na rast mioma. Postoje brojni znanstveni dokazi o porastu razine estrogena kod prehrane bogate mastima i siromašne biljnim vlaknima. Otuda savjet za prehranu u kojoj će biti isključeni rafinirani šećeri, proizvodi iz bijelog brašna i mliječni proizvodi, s puno zelenog lisnatog povrća, soje, proizvoda od soje i glavičastog povrća. Točan razlog štetnog djelovanja mliječnih proizvoda na nastanak mioma nije poznat, pretpostavlja se kako uporaba hormona rasta za goveda, antibiotika ili pesticida u prehrani krava može interferirati s metabolizmom ženskih spolnih hormona u crijevima (utjecaj na crijevnu floru i upliv u enterohepatičku recirkulaciju estrogena). U prilog ovoj pretpostavci ide i zapažanje da organski proizvedeno mlijeko ne djeluje štetno na tkivo maternice ili dojki. Višak estrogena mogu smanjiti i lipotropni čimbenici kao što su metionin, kolin i inozitol koji se mogu koristiti u vidu dodataka prehrani.
Prehrana žena koje imaju miom/miome i nastoje smanjiti njihovu veličinu, ili pokušavaju barem spriječiti njihov daljnji rast, treba bitivegetarijanska ili makrobiotička. Najbolji izvor proteina predstavljaju kod mioma povrće i cjelovite žitarice, osobito proso, heljda, zob i smeđa riža. Nastojte jesti male koUkoliko se ne želite odreći mesa, onda ga uzimajte samo u malim količinama; neka dnevna količina ne prelazi količinu koja bi stala u vaš dlan.ličine mahunarki i grašastog povrća svaki dan
Kako se metabolizam estrogena i njihovo izlučivanje odvija preko jetre, izbjegavajte uzimanje mnogobrojnih lijekova, alkohola, pržene hrane, kave i bilo kakvih prerađenih ili industrijski obrađenih namirnica, čime ćete ojačati funkciju jetre. Pijte najmanje dvije litre obične vode dnevno čime ćete olakšati rad crijevima i bubrezima. Cilj je ukloniti suvišne estrogene iz organizma, a to ćete najbolje postići ispravnom funkcijom organa koji izlučuju estrogene.
Redovita tjelovježba snizit će prekomjernu koncentraciju estrogena
Široki program prehrane i promjena životnih navika usmjerenih na snižavanje previsokog estrogena, osigurava ono što je potrebno organizmu u borbi protiv mioma ili barem u borbi protiv njihovog daljnjeg napredovanja. Osim toga, popratni učinci takvog programa u smislu regulacije tjelesne težine i dobrog općeg osjećanja su daleko bolji u odnosu na konvencionalne metode koje mogu imati i štetne učinke.
Ciste
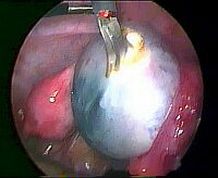
Među mnogobrojnim stručnim izrazima koje liječnici rabe, izraz tumor je najčešći uzrok nesporazuma i pretjeranog, bezrazložnog straha. Tipičan primjer je dijagnoza adneksalni tumor u slučaju nalaza ciste na jajniku. Time se zapravo samo notira prisustvo izrasline - tumora (ovdje cističnog oblika) na adneksima. Pojam adneksi (adneksa) označuje dodatke maternici - jajovode i jajnike. Pri spomenu riječi tumor većina ljudi misli na rak. K tomu su ciste na jajnicima još i pretežito dobroćudne izrasline, koje nemaju gotovo ništa zajedničko s rakom jajnika.
Ciste su tvorevine - šupljinice ispunjene tekućinom, koje se mogu pojaviti u bilo kojem životnom dobu, pojedinačno ili u većem broju, na jednom ili oba jajnika. Ne rastu uobičajeno razmnožavanjem stanica, nego nagomilavanjem tkivne tekućine. Najčešći uzrok nastanka jedne ciste je izostanak pucanja folikula kod ovulacije (folikularna cista). Kako je ovo dio procesa ovulacije, ovako nastale ciste nazivaju su funkcionalne ciste. Ostale vrste funkcionalnih cista su lutealne i hemoragičke (ciste žutog tijela). Osim funkcionalnih postoje inefunkcionalne ciste jajnika kao što su dobroćudne neoplastične ciste,čokoladne ciste (endometrioza) i inkluzijske ciste.
Folikularna cista je fiziološka cista koja nastaje usljed izostanka pucanja folikula u vrijeme ovulacije. Može narasti i do 6 - 7 cm i katkada izazivati bolove ili pritisak u donjem dijelu trbuha. Na ultrazvučnom pregledu je ova cista unilokularna (sastoji se samo iz jedne šupljine), stijenka je tanka, a unutrašnjost ciste je anehogena (na ultrazvučnoj slici crne boje, usljed apsorpcije ultrazvučnih valova). Obično se povlače same od sebe, i rijetko zahtijevaju operativni zahvat (cistektomija, adneksektomija).Lutealna cista je funkcionalna cista žutog tijela koja nastaje tek nakon oslobađanja jajašca iz folikula tijekom ovulacije. Ukoliko prilikom ovulacije i pucanja folikula dolazi do snažnijeg krvarenja u šupljinu folikula nastaje funkcionalna cista koja se naziva hemoragička cista - corpus luteum haemorrhagicum (žuto tijelo koje krvari). Dobroćudne nefunkcionalne ciste na jajnicima nastaju razmnožavanjem stanica jajnika, u procesima koji nisu povezani s ovulacijom. U diskusijama o ovoj vrsti cista, često se rabi izraz neoplazija što jednostavno označuje novi rast, novu izraslinu bez bližeg objašnjenja da li je takva cista dobroćudna ili zloćudna.
Simptomi
Male ciste ne uzrokuju obično nikakove tegobe, ponekada se javljaju jednostrani bolovi u trbuhu ili neugodan pritisak. Druge ciste, osobito kod pucanja i izlijevanja sadržaja ciste u trbušnu šupljinu mogu izazvati oštru bol poput uboda nožem. Slični iznenadni i jaki bolovi mogu nastati kod uvrtanja velikih cista oko svojih peteljki (torzija ciste). Osim bolova, mogu se javiti nepravilna ili jaka krvarenja. Većina funkcionalnih cista dijagnosticira se pri ginekološkom pregledu, nakon kojeg slijedi detaljna ultrazvučna procjena nalaza.
Sindrom policističnih jajnika je najčešća hormonska bolest u žena i glavni uzrok neplodnosti. Procjenjuje se kako pet do deset posto plodnih žena boluje od ove bolesti, iako je ona često krivo dijagnosticirana.
Karakteristika ove bolesti je stvaranje mnogih cisti u kori jajnika koje ometaju proizvodnju hormona, uzrokujući pretjeranu sekreciju muškog hormona testosterona. Osim rijetke menstruacije, neplodnosti, depresije, pojačane dlakavosti, pretilosti, opadanja kose, masne kože i akni, sindrom može povećati ženine šanse za razvoj dijabetesa tipa 2 ili bolesti krvožilnog sustava, tvrde stručnjaci.
U većini slučajeva, jajnici su povećani, a ciste se otkrivaju ultrazvukom. Točan uzrok pojave sindroma nije siguran, iako liječnici ističu otpornost na inzulin, male upale i genetiku. Kako sindrom policističnih jajnika uzrokuje česti nedostatak ovulacije, on je glavni uzrok neplodnosti žena.
Ciste su tvorevine - šupljinice ispunjene tekućinom, koje se mogu pojaviti u bilo kojem životnom dobu, pojedinačno ili u većem broju, na jednom ili oba jajnika. Ne rastu uobičajeno razmnožavanjem stanica, nego nagomilavanjem tkivne tekućine. Najčešći uzrok nastanka jedne ciste je izostanak pucanja folikula kod ovulacije (folikularna cista). Kako je ovo dio procesa ovulacije, ovako nastale ciste nazivaju su funkcionalne ciste. Ostale vrste funkcionalnih cista su lutealne i hemoragičke (ciste žutog tijela). Osim funkcionalnih postoje inefunkcionalne ciste jajnika kao što su dobroćudne neoplastične ciste,čokoladne ciste (endometrioza) i inkluzijske ciste.
Folikularna cista je fiziološka cista koja nastaje usljed izostanka pucanja folikula u vrijeme ovulacije. Može narasti i do 6 - 7 cm i katkada izazivati bolove ili pritisak u donjem dijelu trbuha. Na ultrazvučnom pregledu je ova cista unilokularna (sastoji se samo iz jedne šupljine), stijenka je tanka, a unutrašnjost ciste je anehogena (na ultrazvučnoj slici crne boje, usljed apsorpcije ultrazvučnih valova). Obično se povlače same od sebe, i rijetko zahtijevaju operativni zahvat (cistektomija, adneksektomija).Lutealna cista je funkcionalna cista žutog tijela koja nastaje tek nakon oslobađanja jajašca iz folikula tijekom ovulacije. Ukoliko prilikom ovulacije i pucanja folikula dolazi do snažnijeg krvarenja u šupljinu folikula nastaje funkcionalna cista koja se naziva hemoragička cista - corpus luteum haemorrhagicum (žuto tijelo koje krvari). Dobroćudne nefunkcionalne ciste na jajnicima nastaju razmnožavanjem stanica jajnika, u procesima koji nisu povezani s ovulacijom. U diskusijama o ovoj vrsti cista, često se rabi izraz neoplazija što jednostavno označuje novi rast, novu izraslinu bez bližeg objašnjenja da li je takva cista dobroćudna ili zloćudna.
Simptomi
Male ciste ne uzrokuju obično nikakove tegobe, ponekada se javljaju jednostrani bolovi u trbuhu ili neugodan pritisak. Druge ciste, osobito kod pucanja i izlijevanja sadržaja ciste u trbušnu šupljinu mogu izazvati oštru bol poput uboda nožem. Slični iznenadni i jaki bolovi mogu nastati kod uvrtanja velikih cista oko svojih peteljki (torzija ciste). Osim bolova, mogu se javiti nepravilna ili jaka krvarenja. Većina funkcionalnih cista dijagnosticira se pri ginekološkom pregledu, nakon kojeg slijedi detaljna ultrazvučna procjena nalaza.
Sindrom policističnih jajnika je najčešća hormonska bolest u žena i glavni uzrok neplodnosti. Procjenjuje se kako pet do deset posto plodnih žena boluje od ove bolesti, iako je ona često krivo dijagnosticirana.
Karakteristika ove bolesti je stvaranje mnogih cisti u kori jajnika koje ometaju proizvodnju hormona, uzrokujući pretjeranu sekreciju muškog hormona testosterona. Osim rijetke menstruacije, neplodnosti, depresije, pojačane dlakavosti, pretilosti, opadanja kose, masne kože i akni, sindrom može povećati ženine šanse za razvoj dijabetesa tipa 2 ili bolesti krvožilnog sustava, tvrde stručnjaci.
U većini slučajeva, jajnici su povećani, a ciste se otkrivaju ultrazvukom. Točan uzrok pojave sindroma nije siguran, iako liječnici ističu otpornost na inzulin, male upale i genetiku. Kako sindrom policističnih jajnika uzrokuje česti nedostatak ovulacije, on je glavni uzrok neplodnosti žena.
Rak vrata maternice
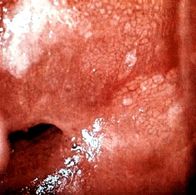
Rak vrata maternice najčešći je zloćudni tumor ženskih spolnih organa, koji se na ljestvici učestalosti malignih bolesti u žena nalazi odmah iza vodećeg raka dojke. Unatoč razmjerno jednostavnoj, jeftinoj i pouzdanoj dijagnostici toga raka te suvremenim spoznajama o načinu njegova nastanka i razmjerno sporog rasta i širenja, još uvijek ne možemo biti zadovoljni s dosegnutom razinom znanja, posebice u mladih ljudi, o načinima prevencije i mogućnostima ranog otkrivanja. Ova se bolest otkrivala u uznapredovalom i neizlječivom stadiju sve dok u svijetu 40-ih godina prošloga stoljeća nije prihvaćena citodijagnostika, koja je omogućila smanjenje pobola i smrtnosti žena uz očuvanje kvalitete života.
Što je glavni uzročnik raka vrata maternice?
Danas sa sigurnošću znamo da je jedan od glavnih uzročnika u nastanka raka vrata maternice dugotrajna kronična (neliječena) upala rodnice i vrata maternice prouzročena humanim papiloma virusom (HPV) koji se prenosi spolnim putem. Poznato je više od 150 tipova HPV-a, a njih 15 uzrokuje rak vrata maternice, dakle imaju onkogeni potencijal. U našoj sredini najčešći i najopasniji je su tipovi 16 i 18 i nazivamo ih virusima visokog rizika, dočim primjerice HPV tipovi 6 i 11 nemaju onkogeni potencijal, ali zato uzrokuje nastanak neugodnih šiljastih bradavica (condylomata acuminata) na ženskom i muškom spolnom sustavu.
Tko najčešće obolijeva od raka vrata maternice?
Prosječna životna dob žena u kojih nastaju maligne i premaligne bolesti vrata maternice danas je niža nego prije nekoliko desetljeća, zbog utjecaja¸ čimbenika njihova razvoja. Najvažniji rizični čimbenici za nastanak raka vrata maternice su spolno prenosive infekcije s onkogenim HPV-om, rani početak spolnog života (prije 18. godine), mijenjanje spolnih partnera i pušenje cigareta.
Načini prevencije raka vrata maternice
U borbi protiv raka vrata maternice razlikujemo primarnu i sekundarnu prevenciju. Postupci primarne prevencije obuhvaćaju mjere zaštite od svih rizičnih čimbenika koji dovode do nastanka raka vrata maternice. Pritom na prvome mjestu podrazumijevamo zaštitu od glavnog uzročnika u nastanku raka vrata maternice - to su onkogeni HPV-i koji se prenose spolnim putem. Stoga je potrebno znati da su odgovorno spolno ponašanje, posebice adolescenata, te primjerena zaštita tijekom spolnog odnosa (prezervativ) najbitniji u prevenciji toga zloćudnoga sijela bolesti.
Simptomi bolesti
Potrebno je mnogo godina da se razvije rak vrata maternice. Proces počinje s infekcijom visokorizičnim tipovima HPV-a koji dovode do razvoja nepravilnih stanica vrata maternice. Onda, ako HPV infekcija ne nestane sama od sebe, nepravilne stanice mogu postati lošije s vremenom dok se na kraju ne razviju u rak. Trenutno se smatra da ovaj proces traje od 10 do 15 godina.
Rana faza bolesti Ni HPV infekcije ni nepravilne stanice vrata maternice ne uzrokuju ikakve očite simptome: nema boli, ne krvari, nije ništa što bi ukazalo da nešto nije u redu. Probirni obris vrata maternice je jedini način da se utvrde nepravilne promjene u ranoj fazi kada ih se može lako liječiti s visokim stupnjem uspjeha.
Uznapredovala bolest Nakon što su nepravilne stanice vrata maternice napredovale u rak vrata maternice, mogu se pojaviti simptomi kao što su:
Što je glavni uzročnik raka vrata maternice?
Danas sa sigurnošću znamo da je jedan od glavnih uzročnika u nastanka raka vrata maternice dugotrajna kronična (neliječena) upala rodnice i vrata maternice prouzročena humanim papiloma virusom (HPV) koji se prenosi spolnim putem. Poznato je više od 150 tipova HPV-a, a njih 15 uzrokuje rak vrata maternice, dakle imaju onkogeni potencijal. U našoj sredini najčešći i najopasniji je su tipovi 16 i 18 i nazivamo ih virusima visokog rizika, dočim primjerice HPV tipovi 6 i 11 nemaju onkogeni potencijal, ali zato uzrokuje nastanak neugodnih šiljastih bradavica (condylomata acuminata) na ženskom i muškom spolnom sustavu.
Tko najčešće obolijeva od raka vrata maternice?
Prosječna životna dob žena u kojih nastaju maligne i premaligne bolesti vrata maternice danas je niža nego prije nekoliko desetljeća, zbog utjecaja¸ čimbenika njihova razvoja. Najvažniji rizični čimbenici za nastanak raka vrata maternice su spolno prenosive infekcije s onkogenim HPV-om, rani početak spolnog života (prije 18. godine), mijenjanje spolnih partnera i pušenje cigareta.
Načini prevencije raka vrata maternice
U borbi protiv raka vrata maternice razlikujemo primarnu i sekundarnu prevenciju. Postupci primarne prevencije obuhvaćaju mjere zaštite od svih rizičnih čimbenika koji dovode do nastanka raka vrata maternice. Pritom na prvome mjestu podrazumijevamo zaštitu od glavnog uzročnika u nastanku raka vrata maternice - to su onkogeni HPV-i koji se prenose spolnim putem. Stoga je potrebno znati da su odgovorno spolno ponašanje, posebice adolescenata, te primjerena zaštita tijekom spolnog odnosa (prezervativ) najbitniji u prevenciji toga zloćudnoga sijela bolesti.
Simptomi bolesti
Potrebno je mnogo godina da se razvije rak vrata maternice. Proces počinje s infekcijom visokorizičnim tipovima HPV-a koji dovode do razvoja nepravilnih stanica vrata maternice. Onda, ako HPV infekcija ne nestane sama od sebe, nepravilne stanice mogu postati lošije s vremenom dok se na kraju ne razviju u rak. Trenutno se smatra da ovaj proces traje od 10 do 15 godina.
Rana faza bolesti Ni HPV infekcije ni nepravilne stanice vrata maternice ne uzrokuju ikakve očite simptome: nema boli, ne krvari, nije ništa što bi ukazalo da nešto nije u redu. Probirni obris vrata maternice je jedini način da se utvrde nepravilne promjene u ranoj fazi kada ih se može lako liječiti s visokim stupnjem uspjeha.
Uznapredovala bolest Nakon što su nepravilne stanice vrata maternice napredovale u rak vrata maternice, mogu se pojaviti simptomi kao što su:
- krvarenje nakon spolnog odnosa
- neuobičajeni iscjedak rodnice
- bol u području genitalija
Feminal 12
Feminal 12 sadrži 12 veoma biljnih koncentrata koji se stoljećima koriste u tradicionalnoj bosanskoj medicini.Feminal 12 jača tijelo žene i ono postaje otpornije, poboljšava cirkulaciju stimulira nervni sistem da bi se otklonile posljedice stresa, umiruje reproduktivni sistem, stimulira hipotalamus i hipofizu da bi se poboljšalo stvaranje hormona.
Feminal 12 svoju učinkovitost dobiva od prirodnih biljaka koje stvaraju pozitivne efekte u tijelu bez ikakvih negativnih nuspojava. Efekti će se početi osjećati postepenije nego što je to slučaj kod uzimanja lijekova zapadnjačke medicine. No efekti ovih proizvoda bit će trajniji i oni će otkloniti uzrok disharmonije u tijelu, ne samo simptome bolesti.Za više iformacija na ifo--38761953944
Feminal 12 svoju učinkovitost dobiva od prirodnih biljaka koje stvaraju pozitivne efekte u tijelu bez ikakvih negativnih nuspojava. Efekti će se početi osjećati postepenije nego što je to slučaj kod uzimanja lijekova zapadnjačke medicine. No efekti ovih proizvoda bit će trajniji i oni će otkloniti uzrok disharmonije u tijelu, ne samo simptome bolesti.Za više iformacija na ifo--38761953944

